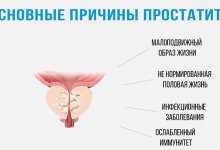
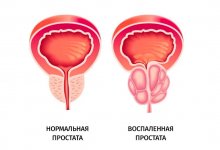
Негативные факторы вызывающие затяжное воспаление при простатите
а) факторы, облегчающие возникновение воспаления в железе;
б) факторы, способствующие хроническому течению процесса и его резистентности к терапии;
в) вторичные изменения в организме, возникающие под влиянием простатита и, в свою очередь, ведущие к затяжному воспалению.
К первой группе факторов относятся конгестивные явления в простате и тазовых органах, которые вызывают застой секрета в железе, стаз
 крови, что ослабляет местную резистентность простаты к неблагоприятным внешним и внутренним воздействиям. Так как хронический простатит в большой проценте случаев диагностируется в возрасте 40 лет и более, то к этому времени мужчины имеют достаточно длительный половой анамнез, зачастую с различными сексуальными отклонениями, ано-ректальные процессы, что и определяет картину застоя.
крови, что ослабляет местную резистентность простаты к неблагоприятным внешним и внутренним воздействиям. Так как хронический простатит в большой проценте случаев диагностируется в возрасте 40 лет и более, то к этому времени мужчины имеют достаточно длительный половой анамнез, зачастую с различными сексуальными отклонениями, ано-ректальные процессы, что и определяет картину застоя.Положение о том, что у подавляющего числа больных первоначально простатит возникает как чисто инфекционное заболевание, видимо, остается в силе. Ибо даже при хроническом его течении у 59,6% обследованных удается выделить из секрета простаты различную микрофлору. Источником инфекции могут быть любые эндогенные очаги воспаления. В некоторых случаях инфицирование наступает при различных урологических манипуляциях. Роль инфекции, попавшей в простату, удалось изучить на модели простатита гистологическим методом. У животных, которым вводили чистую культуру микроба, в строме железы обнаруживалась слабо выраженная очаговая круглоклеточная инфильтрация. Железистые структуры, сама соединительная ткань и ее сосуды не претерпевали существенных изменений. Лишь местами наблюдалась тенденция к метаплазии эпителия и кистообразованию. Следовательно, инфекционный агент первоначально не вызывает в простате грубых анатомических нарушении, однако уже имеются данные, свидетельствующие о нарушении инкреторного эпителия.
В дальнейшем эти процессы усиливаются, что приводит, в частности, к эстрогенизации гормонального фона. Он изменяется у 75% больных хроническим простатитом без осложнений и у всех пациентов с половыми и герминативными расстройствами, в основном, у лиц с длительностью болезни более 2 лет. Эстрогены приводят к значительным деструктивным процессам в простате, о чем свидетельствуют данные эксперимента и патогистологического изучения ткани простаты и касаются как стромы органа, так и его железистого эпителия. В соединительной ткани обнаруживаются гиперволемия, флебостаз, гиперпластические процессы, что значительно нарушает ее физиологическую функцию, способствует распространению и вялому течению воспалительного процесса. Структурные изменения железистого эпителия резко выражены, что еще больше угнетает инкреторную деятельность простаты и облегчает внедрение вторичной инфекции. Таких образом, дисгормональные расстройства со временем становятся существенным фактором в патогенезе простатит и в подавляющем большинстве случаев носят вторичный характер.
Нам представляется, что в отдельных наблюдениях они могут быть первичными еще до внедрения инфекции.
Такой механизм, видимо, может наблюдаться у лиц с гипогонадизмом и клиническими признаками андрогенной недостаточности. У них патогистологические изменения, зависящие от действия эстрогена, создают благоприятные условия в простате для последующего внедрения микробов.
Повреждающее действие эстрогенов способствует развитию аутоиммунного механизма в патогенезе заболевания. Метаплазия эпителия выводных протоков железы, его десквамация и склонность к кистообразованию благоприятствуют застою, секрета в дольках. Продукты ее распада всасываются в кровь, что приводит к антигенному раздражению и выработке антител. Это положение четко подтверждается гистологическими данными, полученными при создании модели аутоиммунного простатита.
Введение животным антигена из ткани нормальных предстательных желез вызывает у них слабо выраженную воспалительную реакцию, аналогичную той, которая наблюдалась при создании модели бактериального простатита, из этого следует, что антигенный раздражитель способен вызвать воспаление и что возникновение аутоиммунного простатита возможно. И только на фоне введения эстрогена у подопытных животных развилась выраженная картина заболевания, характеризующаяся описанными выше изменениями в простате. Это еще более углубляет патологический процесс и во многом может, определить низкую эффективность лечения. Аутоиммунные сдвиги также являются вторичными и по времени появляются позже дисгормональных нарушений. У больных хроническим простатитом в стадии обострения устанавливался высокий титр антипростатических антител к ткани нормальной предстательной железы не только на гуморальном, но и на клеточном уровне. Корреляция результатов применявшихся методов обусловливалась высоким содержанием лейкоцитов в секрете простаты. При вяло текущем воспалении и небольшом количестве лейкоцитов титр антител, как правило, низкий. Это может объясняться уменьшением степени антигенного раздражения при выраженных деструктивных изменениях в простате.
Простатит приводит к вторичным изменениям в организме, которые в свою очередь отрицательно влияют на течение воспаления в железе. Лабораторные исследования показали, что при обострении воспаления страдает пигментная, белковая и синтетическая функции печени, нарушается аминотрансферазная и фосфатазная активность ферментов. Наиболее ярко это прослеживается на примере кислой фосфатазы, которая является специфическим ферментом, обеспечивающим нормальную функцию предстательной железы.